[내분비내과] 당뇨병 환자에서 Vitamin D의 효과
홍준화 (을지의대 대전을지대병원 내분비내과)
- 홍준화 medifonews@medifonews.com
- 등록 2022-07-15 15:01:56

서 론
비타민D의 역할은 주로 칼슘의 흡수와 분포에 관여한다고 알려져 있어서, 골밀도 및 골다공증에 관한 연구가 많다. 그렇지만 최근 연구에서는 체내의 많은 세포에서 비타민 D 수용체가 발견되면서 당뇨, 고혈압 및 심혈관 질환, 자가면역질환, 감염성 질환뿐만 아니라, 다양한 암종과의 연관성에 대한 연구 결과들이 보고되고 있다. 비타민D는 다른 비타민과는 다르게 햇빛을 쬐면 체내에서 생성되는 특징을 가지고 있지만, 우리나라 사람들은 야외활동 시 햇빛에 노출되는 신체 부위 면적이 작아 결핍되기 쉬운 미량영양소이기도 하다. 질병관리본부에 따르면 우리나라 성인 남녀의 10명 중 9명이 비타민D 부족 상태다.
체내 비타민D 농도의 부족함 또는 충분함에 대해 일관되게 합의된 기준은 없으나, 세계보건기구(WHO)는 혈중 25-hydroxyvitamin D {25(OH)D}의 농도가 20 ng/mL보다 낮은 경우를 부족한 상태로 평가한다. 또한 미국 Institute of Medicine (IOM)에서는 혈중 25(OH)D의 농도가 20 ng/mL 이상일 때 97.5% 인구에서 필요량을 만족시키며, 12 ng/mL 이하 인 경우 비타민D 결핍 증상이 나타날 수 있다고 하였다. 체내 비타민D의 적정 농도는 일치된 기준은 없으나 대략 25∼80 ng/mL로 알려져 있고 일반적으로 혈중 25(OH)D의 농도가 10 ng/mL 미만인 경우를 비타민D 결핍 상태로, 20 ng/mL 미만인 경우를 비타민D 부족 상태로, 30 ng/mL 보다 높은 경우를 비타민D 적정 상태로 평가한다.
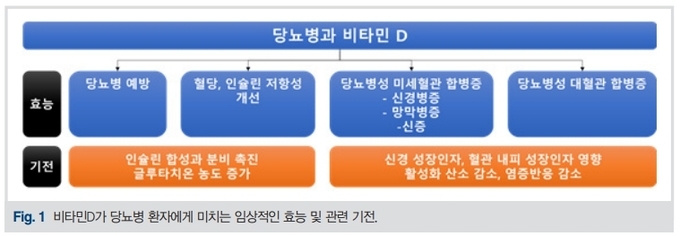
본 저자는 당뇨병에서의 비타민D의 역할에 대해, 당뇨병 예방, 당뇨병 환자에서 혈당에 미치는 영향, 당뇨병 미세혈관 합병증 및 심혈관 합병증에서의 연관성에 대해 정리하고자 한다.
Vitamin D의 당뇨병 예방 효과
비타민D 결핍은 인슐린 저항성을 악화시키고, 췌장의 베타 세포 기능을 감소시켜 당뇨병 발생을 증가시키는 위험 요인으로 제시되고 있다1). 76,220명, 21개의 연구를 메타분석한 결과, 혈중 25(OH)D 농도가 낮은 경우 당뇨병 발생이 증가하여 당뇨병 발생의 위험 요인으로 제시되었고, 혈중 25(OH)D의 농도가 4 ng/ml 씩 증가할수록 당뇨병 발생률은 4% 정도 낮아진다고 하였다2). 단기적으로 당뇨병전단계 환자 및 초기 제2형 당뇨병환자에게 매일 2000 IU (50ug)의 비타민D를 투여하였을 때에 인슐린 저항성에 차이는 나타나지 않았으나, 인슐린 분비능을 반영하는 disposition index가 대조군보다 유의하게 증가하는 결과를 보고하였다. 췌장 기능의 개선 효과는 비타민D 투여에 추가적으로 칼슘을 투여하는 것과는 무관하게, 비타민D 투여한 군에서 모두 유의하게 증가하였다. Disposition index는 비타민D 투여군에서 26% 상승하였고, 대조군에서 14% 감소하여, 전체적으로 비타민D 투여군에서 대조군 대비 40%의 상승을 나타냈다. 혈당 변화에서는 비타민D 투여군에서 대조군 대비 공복혈당, 식후혈당, 당화혈색소의 증가를 억제하는 효과를 보여주었으나, 혈당을 유의하게 감소시키는 효과는 미비하였다3). 기전적으로 비타민D 섭취 후에 증가된 1,25 dihydroxyvitamin D {1,25(OH)2D}가 직접적으로 인슐린 유전자 촉진자(promotor)의 전사를 활성화하여 인슐린 합성과 분비를 자극하기도 하고4), 간접적으로 췌장의 베타 세포에서 칼슘 농도에 영향을 주어 칼슘 의존성 인슐린 분비를 증가시킬 수 있다5). 하지만 16주간의 효과만으로 당뇨병의 발생을 예방할 수 있다는 근거는 부족하였다.
Pittas 등은 장기적인 비타민D 투여에 따른 당뇨병 발생 예방 효과를 분석하여 2019년 NEJM에 보고하였다. 당뇨병전단계 환자를 대상으로, 혈중 25(OH)D 농도에 관계없이 매일 4000 IU의 비타민D를 투여한 그룹과, 투여하지 않은 대조군을 대상으로, 당뇨병 발생에 차이가 날때까지 연구를 진행하였다. 총 2433명의 당뇨병전단계 대상자 (비타민D 그룹 1211명, 대조군 1212명)를 2.5년간 관찰하여, 비타민D 투여군에서는 293명 (9.39 events/person-years), 대조군에서는 323명 (10.66 events/person-years)이 당뇨병으로 진행하였다. 당뇨병 발생의 위험도 (Hazard ratio)는 0.88 (95% CI, 0.75 to 1.02)으로, 통계적으로 유의한 차이를 보이지는 못하였다6). 비타민D를 투여한 그룹에서 24개월 뒤의 혈중 25(OH)D의 농도는 54.3 ng/ml, 대조군에서는 28.8 ng/ml으로 차이가 났지만, 초기 혈중 25(OH)D 농도는 각각 27.7 ng/ml, 28.2 ng/ml으로, 비교적 높은 상태의 대상자들이 참여하여, 당뇨병 발생의 고위험군인 비타민D 부족 대상자에서의 당뇨병 예방 효과를 반영하지는 못하였다. 비타민D가 부족한 당뇨병전단계 혹은 정상 혈당 환자에서의 비타민D 투여에 따른 당뇨병 예방 효과에 대한 추가적인 연구가 필요하다.
제2형 당뇨병 환자에서 Vitamin D의 효과 – 혈당 조절
당뇨병의 예방 효능에서 언급된 바와 같이, 비타민D는 췌장의 베타 세포에서 인슐린 분비능을 증가시키는 역할 뿐만 아니라, 근육과 간에서의 비타민D 수용체에 반응하여 인슐린 저항성을 개선하는 효과도 보고되고 있다7). 간접적으로 글루타치온의 농도를 증가시키면서, 산화스트레스를 감소시켜 염증 반응을 감소시키는 효과를 나타낸다8). 이러한 기전적인 효과를 바탕으로 당뇨병 환자에서 비타민D가 혈당 조절에 미치는 영향에 관한 다양한 임상이 진행되었다. 비타민D를 투여한 모든 연구에서 일관되게 혈당을 개선시키지는 못하였지만, 19개의 무작위 임상연구를 메타분석한 결과에 따르면, 단기 투여에 의한 효과로 HbA1c 0.17% (-0.29, -0.05) 감소, 인슐린 저항성 15% 감소의 결과를 나타냈다. 하지만, 장기 투여에 의한 효과에서는 혈당, 인슐린 저항성에 유의한 차이를 나타내진 못하였다9). 비타민D 투여 용량 및 다양한 임상 인자들을 포함하여, 20개의 임상 연구를 메타분석한 결과에서도, 제2형 당뇨병 환자에서 비타민D 투여 후에 인슐린 저항성 지표인 Homeostatic Model Assessment for Insulin Resistance (HOMA-IR)이 유의하게 감소하였으나, 공복 혈당 및 HbA1c는 유의한 변화를 보이지는 않았다. 특히 비타민D 용량이 하루 2000 IU 이상, 3개월 이내의 단기 투약 기간, 투약 전 혈중 25(OH)D 농도가 20 ng/ml 이하, 비만하지 않은 경우, HbA1c < 7% 으로 혈당 조절이 양호한 경우, 또한 아시아 및 중동의 대상자인 경우에 비타민D 투여 후에 인슐린 저항성 개선의 효과가 두드러지게 나타났다10).
제2형 당뇨병 환자에서 Vitamin D의 효과 – 미세혈관 합병증
당뇨병성 신경병증 중에서 통증을 동반한 당뇨병성 신경병증은 삶의 질 감소뿐만 아니라, 당뇨발 발생의 위험 및 족부 절단의 위험요인으로 작용한다. 통증을 동반한 당뇨병성 신경병증 발생의 위험 요인으로는 환자 연령, 당뇨 유병기간, 당화혈색소 등이 제시되고 있지만, 낮은 혈중 비타민D 농도도 위험요인으로 제시되고 있다. 실험실적으로 Vitamin D의 결핍은 신경 성장 인자인 neurotrophin의 낮은 농도와 연관되어 있고, 신경에서의 칼슘 조절을 조절하여, 신경 분화 및 신경 성장과 기능에 영향을 줄 수 있다. 또한 통증의 역치를 낮추는 역할을 하여 통증을 동반한 당뇨병성 신경병증 발생에도 밀접한 관련성이 있다11).
제2형 당뇨병 환자에서 당뇨병성 신경병증의 발생과 혈중 비타민D 농도와의 관련성을 분석한 10개의 논문을 메타 분석한 결과, 혈중 비타민D 결핍은 당뇨병성 신경병증의 위험요인임을 확인하였다. 위 연구의 분석에 사용한 10개 연구의 당뇨병성 신경병증 군의 혈중 비타민D 농도는 모두 15 ng/ml 이하였다. 특히 아시아인을 대상으로 진행한 연구 결과를 분석한 결과, 비타민D 결핍을 동반한 제2형 당뇨병 환자에서 비타민D 결핍이 없는 환자와 비교시에 당뇨병성 신경병증의 발생 위험이 1.22배 높게 나타나, 당뇨병성 신경병증 예방에서 비타민D의 중요성에 대해 보고하였다12). 당뇨병성 신경병증 환자를 대상으로 비타민D 투여에 대한 4개의 무작위 대조군 연구를 메타분석한 결과, 비타민D 투여가 당뇨병성 통증 점수를 완화하는 결과를 보고하였으나, 신경 전도 속도에는 유의한 영향을 나타내진 못하였다13).
당뇨병성 망막병증은 비증식성 망막병증, 증식성 망막병증으로 나눌 수 있다. 당뇨병성 망막병증 환자의 약 18%에서 증식성 망막병증을 동반하고 있으며, 향후 실명 등의 위험한 합병증으로 진행될 위험이 높다. 망막병증에서 비타민D는 망막세포내 고혈당에 의해 발생한 활성화 산소를 감소시키며, 염증반응을 감소시켜 세포사멸을 억제하는 영향을 준다. 또한 혈관 내피세포의 성장인자의 발현을 감소시켜 망막병증의 발생을 억제할 수 있는 기전도 제시되고 있다14). 망막병증을 동반한 당뇨병 환자에서 혈중 비타민D 농도는 유의하게 감소되어 있고, 혈중 비타민D의 농도는 망막병증의 중증도와 관련성이 있어, 망막병증이 없는 당뇨병군 (23.2ng/ml), 비증식성 망막병증군 (21.5ng/ml), 증식성 망막병증군 (18.0 ng/ml)에서 유의한 차이가 나타났다15). Nadri 등은 혈중 비타민D의 농도가 18.6 ng/ml 이하로 낮은 요인이 당뇨병성 망막병증 환자 중에서 증식성 망막병증을 감별할 수 있는 바이오마커가 될 수 있다는 가능성을 보고하였다16). 비타민D 결핍과 망막병증의 유병률과는 많은 연구가 진행되었으나, 비타민D 보충 요법에 따른 망막병증의 예방 및 개선 효과에 대한 대규모 임상 연구는 부족하여, 향후 추가 연구가 필요하다.
당뇨병성 신증은 말기신장질환의 가장 대표적인 병인으로 작용하며, 적극적인 혈당 조절에도 불구하고 지속적으로 유병률이 증가하고 있으며, 국내에서도 남성 당뇨병환자 10,000명당 2006년 90명에서 2015년 117명으로, 여성 당뇨병환자 10,000명당 73명에서, 2015년 100명으로 증가하고 있다. 이에 따른 말기신장질환의 유병률도 증가하고 있으며, 심혈관 질환 및 사망률과도 밀접한 관련성은 잘 알려져 있다. 당뇨병 환자에서 당뇨병성 신증 예방의 중요성이 더욱 중요한 이유이다.
당뇨병성 신증에서 비타민D는 renin의 합성을 억제하여 RAS 억제제와 유사한 역할이 보고되었고17), 사구체 기저막에 영향을 주는 염증 인자들인 TGF-b, MCP-1, hepatocyte growth factor, thrombospondin-1, plasminogen activator inhibitor를 감소시키는 역할도 보고되었다18). 비타민D의 신장 보호 효과를 기대할 수 있는 결과이지만, 신장 질환 자체가 비타민D 활성화 형태로의 이화과정을 감소시키고, 비타민D 결합 단백인 cubulin과 비타민D 항상성을 조절하는 megalin의 신장 배설을 증가시켜19) 혈중 비타민D 농도를 감소시키기에, 신장질환에 대한 인과관계가 명확하게 규명되지 않았다.
제2형 당뇨병 환자를 대상으로 혈중 Vitamin D 농도와 미세단백뇨 (urine albumin to creatinine ratio > 30 ug/mg)를 동반한 신병증의 위험도에 대한 6개 임상 연구를 메타 분석한 결과, 혈중 25(OH)D < 20 ng/ml의 환자에서 신병증의 위험도는 1.8배 높았다. 하지만 당뇨병성 신증 환자에서 비타민D를 복용한 6개의 임상 연구를 메타 분석한 결과, 단백뇨 감소등의 효과는 유의하게 나타나지 않았다20). Boer 등은 약 700명의 제2형 당뇨병 환자에게 매일 2000 IU의 비타민D를 투여하여 5년간 관찰하였으나, 대조군 대비 사구체여과율의 변화에 대해서는 유의한 차이를 보이지 못하였다21). 비타민D 투여에 따른 요로 결석의 위험이 증가하는 부작용은 나타나지 않았으나, 정상 신기능을 보이는 제2형 당뇨병 환자에게 신증 예방을 위한 비타민D 투여에 대해서는 근거가 부족함을 입증하였다. 추가적으로 신장 질환의 상태 및 다양한 비타민D 투여 용량에 따른 임상 연구가 필요하다.
제2형 당뇨병 환자에서 Vitamin D의 효과 – 대혈관 합병증
당뇨병 환자에서 비타민D 투여에 따른 심혈관 질환 및 사망률에 대한 대규모 연구결과는 아직까지 발표된 바는 없다. 2017년 Farrokhian 등은 심혈관 질환을 동반한 제2형 당뇨병 환자 중에 혈중 25(OH)D < 20 ng/ml인 60명의 대상자들에게, 2주마다 경구용 50,000 IU Vitamin D를 6개월간 투여한 후에 심혈관 위험인자들의 변화를 분석하였다. 6개월 후의 25(OH)D는 34.5 ng/ml으로 증가하였고, hs-CRP는 유의하게 감소하였으며, 혈중 Nitric oxide, glutathione 농도는 유의하게 증가하였다22). 추가적으로 혈당 및 인슐린 저항성도 감소하여, 심혈관 질환을 동반한 제2형 당뇨병 환자에서 비타민D 투여에 의한 심혈관 보호 효과를 기대할 수 있는 결과를 보여주었다. 하지만 당뇨병 환자가 아닌 심혈관 질환 대상자들에 대한 비타민D 투여 연구에서는 심혈관 위험 요인의 유의한 변화가 나타나지 않았다23).
결 론
비타민D는 당뇨병 환자에서 뼈에 대한 영향뿐만 아니라, 당 대사 및 다양한 당뇨병 합병증에 연관성이 있음을 확인할 수 있다. 하지만 그 효과가 비타민D 투여만으로 일관되게 나타나지는 못하고 있다. 특히 대상자들의 비타민D 결핍 상태는 혈당 악화 및 당뇨병성 합병증의 위험성을 높이는 연관성은 비교적 일관되게 나타난다. 하지만 비타민D 투여로 인하여, 당 대사 및 당뇨병성 합병증을 예방할 수 있는 효과에 대한 근거는 아직은 부족한 상태이다. 투여 전의 혈중 25(OH)D의 농도, 투여 용량 및 투여 기간 등에 대한 추가적인 연구가 필요하다. 중요한 것은 당뇨병으로 진행 위험이 높은 대상자나, 당뇨병을 동반한 환자에서 비타민D 결핍 유무에 대한 확인이 필요하며, 비타민D 결핍 상태를 극복하기 위하여 비타민D 투약뿐만 아니라 안전한 야외 활동을 권장하거나 식이 상태를 점검하는 관심을 가져야 할 필요가 있다.
Reference
1.Kayaniyil, S., et al., Association of vitamin D with insulin resistance and beta-cell dysfunction in subjects at risk for type 2 diabetes. Diabetes Care, 2010. 33(6): p. 1379-81.
2.Song, Y., et al., Blood 25-hydroxy vitamin D levels and incident type 2 diabetes: a meta-analysis of prospective studies. Diabetes Care, 2013. 36(5): p. 1422-8.
3.Mitri, J., et al., Effects of vitamin D and calcium supplementation on pancreatic β cell function, insulin sensitivity, and glycemia in adults at high risk of diabetes: the Calcium and Vitamin D for Diabetes Mellitus (CaDDM) randomized controlled trial. Am J Clin Nutr, 2011. 94(2): p. 486-94.
4.Maestro, B., et al., Transcriptional activation of the human insulin receptor gene by 1,25-dihydroxyvitamin D(3). Cell Biochem Funct, 2002. 20(3): p. 227-32.
5.Sergeev, I.N. and W.B. Rhoten, 1,25-Dihydroxyvitamin D3 evokes oscillations of intracellular calcium in a pancreatic beta-cell line. Endocrinology, 1995. 136(7): p. 2852-61.
6.Pittas, A.G., et al., Vitamin D Supplementation and Prevention of Type 2 Diabetes. N Engl J Med, 2019. 381(6): p. 520-530.
7.Zhou, Q.G., et al., 1,25-Dihydroxyvitamin D improved the free fatty-acid-induced insulin resistance in cultured C2C12 cells. Diabetes Metab Res Rev, 2008. 24(6): p. 459-64.
8.Saif-Elnasr, M., I.M. Ibrahim, and M.M. Alkady, Role of Vitamin D on glycemic control and oxidative stress in type 2 diabetes mellitus. J Res Med Sci, 2017. 22: p. 22.
9.Hu, Z., et al., Efficacy of vitamin D supplementation on glycemic control in type 2 diabetes patients: A meta-analysis of interventional studies. Medicine, 2019. 98(14): p. e14970-e14970.
10.Li, X., et al., The Effect of Vitamin D Supplementation on Glycemic Control in Type 2 Diabetes Patients: A Systematic Review and Meta-Analysis. Nutrients, 2018. 10(3): p. 375.
11.Riaz, S., et al., A vitamin D(3) derivative (CB1093) induces nerve growth factor and prevents neurotrophic deficits in streptozotocin-diabetic rats. Diabetologia, 1999. 42(11): p. 1308-13.
12.Qu, G.B., et al., The association between vitamin D level and diabetic peripheral neuropathy in patients with type 2 diabetes mellitus: An update systematic review and meta-analysis. J Clin Transl Endocrinol, 2017. 9: p. 25-31.
13.Yammine, K., R. Wehbe, and C. Assi, A systematic review on the efficacy of vitamin D supplementation on diabetic peripheral neuropathy. Clin Nutr, 2020. 39(10): p. 2970-2974.
14.Lu, L., et al., Vitamin D(3) Protects against Diabetic Retinopathy by Inhibiting High-Glucose-Induced Activation of the ROS/TXNIP/NLRP3 Inflammasome Pathway. J Diabetes Res, 2018. 2018: p. 8193523.
15.Payne, J.F., et al., Vitamin D insufficiency in diabetic retinopathy. Endocrine practice : official journal of the American College of Endocrinology and the American Association of Clinical Endocrinologists, 2012. 18(2): p. 185-193.
16.Nadri, G., et al., Serum vitamin D is a biomolecular biomarker for proliferative diabetic retinopathy. Int J Retina Vitreous, 2019. 5: p. 31.
17.Li, Y.C., et al., Vitamin D: a negative endocrine regulator of the renin-angiotensin system and blood pressure. J Steroid Biochem Mol Biol, 2004. 89-90(1-5): p. 387-92.
18.Li, Y., et al., 1,25-dihydroxyvitamin D inhibits renal interstitial myofibroblast activation by inducing hepatocyte growth factor expression. Kidney Int, 2005. 68(4): p. 1500-10.
19.Thrailkill, K.M., et al., Enhanced Excretion of Vitamin D Binding Protein in Type 1 Diabetes: A Role in Vitamin D Deficiency? The Journal of Clinical Endocrinology & Metabolism, 2011. 96(1): p. 142-149.
20.Derakhshanian, H., et al., Vitamin D and diabetic nephropathy: A systematic review and meta-analysis. Nutrition, 2015. 31(10): p. 1189-94.
21.de Boer, I.H., et al., Effect of Vitamin D and Omega-3 Fatty Acid Supplementation on Kidney Function in Patients With Type 2 Diabetes: A Randomized Clinical Trial. Jama, 2019. 322(19): p. 1899-1909.
22.Farrokhian, A., et al., Long-Term Vitamin D Supplementation Affects Metabolic Status in Vitamin D-Deficient Type 2 Diabetic Patients with Coronary Artery Disease. J Nutr, 2017. 147(3): p. 384-389.
23.Bahrami, L.S., et al., Vitamin D supplementation effects on the clinical outcomes of patients with coronary artery disease: a systematic review and meta-analysis. Sci Rep, 2020. 10(1): p. 12923.
출처 :디아트리트 VOL.21, NO.2
- [동정]고대 구로병원 김용엽 교수, 대한갑상선학회 학술대회서 ‘우수 연제상’ 수상
- [부음]이순태 서울대병원 신경과 교수 부친상
- [동정]아주대병원 김장희 교수, 제19회 암 예방의 날 보건복지부 장관 표창 수상
- [인사]황덕기 인천성모병원 영상의학팀장, 대한방사선사협회 인천광역시회 회장 당선
- [동정]배현진 프로메디우스 대표, KIMES 2026 식약처 처장 표창 수상
- [동정]국립중앙의료원, ‘제19회 암 예방의 날’ 보건복지부장관 표창 수상
- [동정]고대 구로병원 허윤정 교수, 대한외과술기연구회 춘계학술대회서 ‘최우수상’ 수상
- [부음]정주환 스마일 이비인후과 원장 부친상
- [부음]황정한 상주성모병원 이사장 장인상
- [동정]유비케어, 김진태 대표 복지부 장관 표창 수상
- [인사]황덕기 인천성모병원 영상의학팀장, 대한방사선사협회 인천광역시회 회장 당선
- [인사]동남권원자력의학원, 정형외과 장효석 과장 초빙
- [인사]대원제약 정기 승진 인사 (3/1)
- [인사]CSL, 한국 법인에 황세은 신임 대표 선임
- [인사]충북대병원 최미영 교수, 제18대 한국사시소아안과학회 회장 선출
- [인사]질병관리청 공무원 과장급 전보 (3/16)
- [인사]식약처 국·과장급 인사발령 (3/16)
- [인사]강동경희대학교병원 김동환 교수, 대한암재활학회 차기 회장 선출
- [인사]경희대학교병원 백종우 교수, 한국자살예방협회 회장 취임
- [인사]단국대병원 박재석 교수, 대한결핵 및 호흡기학회 회장 취임
- [동정]고대 구로병원 김용엽 교수, 대한갑상선학회 학술대회서 ‘우수 연제상’ 수상
- [동정]아주대병원 김장희 교수, 제19회 암 예방의 날 보건복지부 장관 표창 수상
- [동정]배현진 프로메디우스 대표, KIMES 2026 식약처 처장 표창 수상
- [동정]국립중앙의료원, ‘제19회 암 예방의 날’ 보건복지부장관 표창 수상
- [동정]고대 구로병원 허윤정 교수, 대한외과술기연구회 춘계학술대회서 ‘최우수상’ 수상
- [동정]유비케어, 김진태 대표 복지부 장관 표창 수상
- [동정]서울부민병원 박성철 센터장, 아시아태평양 경추연구학회 베스트 논문상 수상
- [동정]원광대병원, 메디컬 코리아 글로벌 헬스케어 유공 포상 대통령 표창 수상
- [동정]신신파스 아렉스, 2026 K-BPI 소염진통제 부문 8년 연속 1위
- [동정]한독여의사학술대상 수상자로 김봉옥 뿌리요양병원 명예원장 선정













