박지욱의 medical trivia

박 지 욱
제주시 박지욱신경과의원
신경과 전문의
<메디컬 오디세이> 저자
한미수필문학상 수상 (2006년, 2007년)
고혈압 치료의 역사
고혈압은 어떻게 병이 되었나
1905년에 코로트코프(Nikolai S Korotkov; 러시아 의사, 혈관외과의 개척자)가 지금과 같은, 수축기/
대신에 혈압이 그렇게 올라간 것은 뭔가 그럴만한 이유가 있어서 그런 것이고, 억지로 혈압을 낮추는 것은 자연의 섭리를, 인체의 생리를 거스르는 일이라고 자신들을 안심시켰다. 이런 생각 즉, ‘고혈압 옹호론’의 근거는 무엇이었을까?
1856년에 트라우베(Ludwig Traube; 독일 의사)는 고혈압 상태에서는 신장의 혈관이 수축되는데 그곳으로 충분한 양의 피를 보내주기 위해 혈압이 높은 것이라는 주장을 폈다. 고혈압 때에 흔히 동반되는 좌심실 비대증도 피를 잘 보내주기 위한 적응과정 혹은 생리적인 보상(physiological compensation)이라고도 주장했다. 지금에 와서 본다면 그는 원인과 결과를 거꾸로 해석한 셈이지만, 그 주장은 콘하임(Julius Friedrich Cohnheim; 당대의 저명한 병리학자)의 지지를 얻어 80년 가까이 그 위력을 떨쳤다.
1925년 라운트리(LG Rowntree)와 애드슨(AW Adson)은 혈압이 230/130mmHg에 이르는 33세 남자 환자를 치료하기 위해 허리의 교감신경을 잘라주는 수술을 시도했다. 하지동맥의 수축을 차단하여 혈압이 오르는 것을 막자는 생각이었고, 그 결과도 훌륭했다.
하지만 트라우베의 이론에 의하면 혈압이 떨어져 신장에 대한 정상적 보상과정이 사라져 신장이 망가질 텐데, 어떻게 되었을까? 걱정과 달리 환자는 아무런 문제가 없었다.
이후로 여러 연구자들은 “고혈압 환자의 혈압을 내려주어도 신장 기능에 문제가 되지 않는다”는 사실을 밝혔고, 1928년에는 미국 보험회계사협회가 “고혈압 환자들이 오래 살지 못한다”는 통계를 내놓았다. 하지만 1930년이 되어도 의사들은 끈질기게 고혈압 환자의 혈압을 내려주는 것은 잘못된 치료이며 혈압이 올라가는 것은 중요한 장기들에게 좀 더 피를 많이 공급해 주려는 인체의 노력이라고 주장했다. 의사들은 혈압을 전압이나 수압과 비슷하다고 여겼던 것이다.
1950~60년대에는 미국 매사추세츠주에서 있었던 프래밍검 심장연구(Framingham Heart Study)에서 “심한 고혈압이 아니라도 치료를 안 하고 내버려두면 결국은 빨리 죽게 되므로 치료를 잘 받아야 한다”는 놀라운 사실이 밝혀졌다. 또 1960년대 중반에는 영국과 미국에서 벌어진 두 곳의 연구조사에서 “혈압을 내려 주면 뇌졸중 발병률이 의미심장하게 줄어든다”는 것을 확실하게 보여 주었고, 전역 군인들을 조사한 미국연구(US Veterans Study)는 “고혈압 치료를 받지 않은 70명 중 27명이 1년 내에 뇌졸중에 걸린 반면, 치료받은 70명 중에는 단 1명이 뇌졸중에 걸렸다”는 것을 보여 주었다.
이런 연구조사들은 이구동성으로 이제까지 금과옥조로 여겼던 트라우베의 보상이론은 버려야 하며 혈압이 높은 것이 결코 바람직한 현상이 아닌 것이므로 고혈압은 그냥 내버려둘 것이 아니라 ‘치료해야 하는 질병 상태’라는 사실을 입증해 주었다.
자, 이제 의사들도 혈압을 낮추어 주면 좋겠다고 마음을 다잡는데, 문제는 그러면 어떻게 혈압을 내리느냐는 것이었다.
고혈압 치료의 새벽
늘 그래 왔지만 어떤 병을 발견한다고 해서 혹은 어떤 병의 원인균을 알게 되었다고 해서 치료법이 곧바로 나오는 것은 아니다. 일단 그 시대적 상황에서 해볼 수 있는 치료법들을 먼저 시도해 보는 것이 보통이다. 고혈압 치료에 제일 처음으로 동원된 치료 수단은 바로 식이요법이었다.
1944년에 의사 켐프너(Walter Kempner)는 소금이라고는 전혀 들어가지 않은 맹물에 밥을 말아 먹이고, 과일도 아주 적게 먹이고, 물도 맘대로 먹지 못하게 하는 초강수 식이요법인 ‘쌀 다이어트(Rice Diet)’를 시도했다. 이름에서 풍기는 뉘앙스와는 달리 완전히 ‘밥맛’이었던 이 식이요법은 환자들이 버티기도 힘들었고, 설사 버텨낸다 해도 고생한 만큼 결과도 신통치 않았다. 한마디로 환자들만 고생시키고 실패!
그럼 ‘다이어트 고문’을 피할 대안은 없었을까? 앞서 말한 교감신경절단수술이 유일한 대안이었다. 효과는 좋았지만 젊은 사람들만이 수술을 견뎌 낼 수 있었기에 환자들이 대부분 나이들고 건강하지 못한 고혈압의 경우에는 ‘그림의 떡’이 되고 말았다. 하지만 실망할 필요는 없었다. 바로 화학이 있었으니까.
혈압강하제의 등장
제2차 세계 대전이 끝나자 급성장하기 시작한 제약회사들은 효과적이지만 하기 어려운 교감신경절단수술을 대신할 혈압강하제 개발에 열을 올렸다.
1947년에 펜타퀸(pentaquine)이 고혈압 치료제로 도입되었고, 그 뒤를 이어 하이드랄라진(hydralazine), 레세르핀(reserpine), 구아네티딘(guanethidine), 메틸도파(methyldopa) 같은 약들이 속속 등장했다.
펜타퀸은 말라리아 치료제였는데 임상시험 도중에 환자들의 혈압이 떨어지는 부작용을 발견하여 혈압약으로 사용되었다.
레세르핀은 인도인들이 옛날부터 뱀에 물리면 사용했던 식물 인도사목(印度蛇木; Rauwolfiaserpentina)의 뿌리에서 추출한 약물이다. 이것은 진정제로 사용했는데 혈압을 내리는 효과도 발견되어 이미 인도인들은 혈압강하제로 쓰고 있었다. 1951년에 활성 성분 레세르핀(reserpine)이 분리되었고, 1953년에 고혈압 치료제 및 진정제로 판매되기 시작했다.
이렇게 등장한 약들의 약효는 저마다 달랐지만 한결같이 심한 부작용을 일으켰다. 입이 마르고, 변비가 생기고, 눈이 침침해지고, 일어설 때마다 어지럽고 등등… 환자들은 차라리 약을 거부하고 고혈압 환자로 지내는 것이 훨씬 낫겠다고 여길 정도였다. 혈압을 내리는 효과가 좋은 것은 물론이고 부작용이 적은 약물이 필요했다.
이러한 시대적 요청에 제일 먼저 부응한 약물은 이뇨제(diuretics)와 베타차단제(β-blocker)였다.
이뇨제 클로로타이아자이드(chlorothiazide)의 발견도 우연으로부터 시작되었다. 1930년대에 개발된 항균제 설포나마이드(sulphonamide)를 사용하던 일부 환자들에게서 부작용으로 이뇨현상이 발견되었고 이 성질을 이용해 심부전 환자에게 사용하여 증상을 개선시킨 것이 계기가 되었다. 며칠 사이에 혈압을 정상으로 되돌릴 정도로 효과가 좋았다.

베타차단제인 푸로프라놀롤(propranolol)은 제임스 블락(James Black; 스코틀랜드의 의사 겸 약리학자)이 협심증을 치료하기 위한 아드레날린성 길항제(agonist)로 합성한 약물이다. 블락은 이론적으로는 혈관이 수축되어 혈압이 오를 것을 염려했는데 의외로 혈압도 내려가 협심증, 부정맥, 고혈압 모두에 유용한 약물이 되었다. 푸로프라놀롤 덕분에 블락은 1988년 노벨상 의학-생리학부문의 수상자로 지명되었다.
1960년 중반 무렵에는 이뇨제와 베타차단제 둘만으로도 고혈압은 조절 가능하고, 치료가 가능한 질병이란 인식이 널리 퍼졌다. 푸로프라놀롤의 성공은 제약회사들에게 중요한 메시지를 던져 주었다. 효과적인 혈압 치료제를 화학실험실에서도 충분히 합성할 수 있고, 일단 성공만 한다면 글자 그대로 ‘황금알을 낳는 거위’가 될 것이라는! 이제 제약회사들의 약물 경주가 시작될 차례다.
1960년대가 끝나기 전에 베라파밀(verapamil)을 선두로 칼슘 통로 차단제(calcium channel blocker)가 등장해 70년대에서 80년대까지 고혈압 치료약물 개발의 주류를 이루었다.
그 다음 세대로 등장한 약물은 인체의 혈압 조절 시스템인 레닌-안지오텐신 시스템(renin-angiotensin system;RAS)에 작용하길 원했다. 먼저 나온 약물은 ATI이 ATII로 변하는 데 작용하는 효소인 ACE (angiotensin converting enzyme)를 방해하는 물질이었다. 이 물질은 브라질의 독사(Bothropsjararaca)의 뱀독이었다.

우선 뱀독을 추출하여 주사를 해보았지만 생각보다 효과가 좋지 못했다. 하지만 연구자들은 효과도 좋고 입으로도 먹을 수 있는 물질을 합성하여 마침내 먹는 ACEI인 캡토프릴(captopril)을 세상에 내놓았다(1975년).
하지만 역시 부작용이 문제가 되자 좀 더 정밀한 타격점이 물색되었다. 그래서 혈압을 올리는 데 결정적인 AT1 수용체와 ATII가 결합하지 못하도록 방해하는 물질이 만들어졌다.
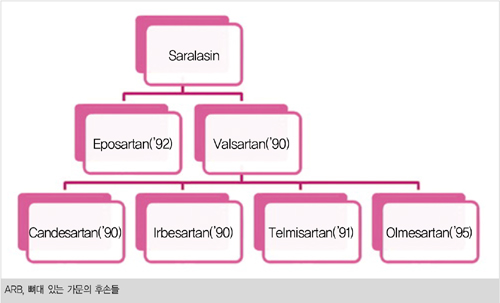
처음으로 나온 것이 사랄라신(saralasin)이고 좀 더 개량된 약물 로살탄(losartan)이 1986년에 나왔다. 이후로 이른바 안지오텐신 수용체 차단제(angiotensin receptor blocker; ARB)의 시대가 활짝 열렸다.
2008년 3월을 기준으로 본다면 국내에는 1조 2천억 원어치의 고혈압 약물이 판매되었는데 80%가 안지오텐신 수용체 차단제(ARB)와 칼슘 통로 차단제(CCB)라고 한다(메디컬투데이 2008년 2/26, 3/18 기사).
고혈압 치료의 미래
지금도 고혈압 치료제가 새로 나왔다고 브로슈어가 매일같이 진료실로 날아든다. 크게 보면 앞서 말한 네 가지 중 하나이거나 아니면 그것들의 조합이 대부분이다. 달리 새로운 것 없이 비슷비슷한 약물들이 이렇게 넘쳐나는 이유는 뭘까?
고혈압은 전 세계적으로 10억 명 이상의 환자를 거느리고 있고(지구인의 일곱 명당 하나꼴), 매년 700만 명 이상의 목숨을 앗아가고 있다. 못사는 나라는 못사는 이유로, 잘사는 나라는 잘사는 이유로 환자들이 점점 늘어가고 있는데다가 한번 진단되면 환자는 평생 약을 먹어야 한다.
미국만 해도 인구의 1/6인 5,000만 명의 환자가 있을 정도라니 제약업계로 보아서는 대단한 ‘블루오션’을 만난 셈이니 제약회사들이 확실한 고혈압 치료제 개발에 그렇게 열을 올리지 않을 도리가 있는가?
더구나 의사들에게 고혈압 환자의 진단과 치료에 기준이 되는 가이드라인에서 고혈압으로 진단하는 수치를 점점 낮추면서 환자는 더더욱 늘어날 추세다. 가장 최근에 개정된 JNC-7 가이드라인을 보면 이전까지는 정상이라고 불렀던 수축기 혈압 129~139 mmHg이거나
1976년에 JNC-1이 발표되었을 때는
하지만 의사들이나 제약회사의 기대와는 달리 환자들의 ‘약물 저항성’은 큰 편이다. 고혈압이 약에 잘 안 듣는 것이 아니라 환자가 의사 말을 잘 안 듣는다는 말이다. 2005년 우리나라의 경우 자신이 고혈압 환자라고 인식한 환자는 환자 전체의 57%, 환자인 줄 알고도 약을 안 먹는 경우는 50%, 약을 먹고 조절이 잘되는 경우는 28% 정도다(보건복지부 자료). 다시 말하면 절반의 환자들은 환자라는 사실도 모르고, 환자인 줄 알고도 약을 안 먹는 경우가 다시 절반이고, 약을 먹고도 제대로 조절이 안되는 경우는 무려 3/4이라는 이야기!
이왕 좋은 약이 많이 나왔으니 환자들이 약을 잘 먹도록 의사들이 관심을 많이 가져주어야 하는데 그렇지 못한 것을 보면 혹시 고혈압 조절에 가장 중요한 인체의 시스템은 RAS가 아니라 바로 인식의 전환이 이루어지는 대뇌의 학습센터가 아닐까?
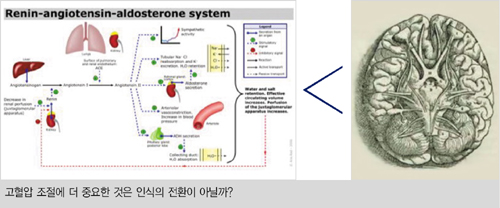
환자의 인식을 바꾸기 위해서 환자들에게 긍정적인 체험을 갖게 해주고, 환자에게 공감을 가지며, 환자가 병을 잘 조절하도록 도와주는 의사들의 페이스 메이커 혹은 동반자의 역할이 갈수록 더 중요해질 것 같다. 아마 이런 노력이 성공한다면 고혈압이라는 질병은 의사와 환자들 사이에 새로운 관계를 세워 줄 최초의 질병 모델이 될 것이라 생각한다. 결국 환자와 의사 간의 소통이 중요한 것이리라.
[출처]디아트리트 VOL.12, NO.2
- [인사]화순전남대병원 김인영 교수, 대한정위기능신경외과학회장 선임
- [동정]울산대학교병원 박정익 교수, ‘두산연강 간담췌외과학술상’수상
- [인사]원광대병원 김정우 교수, 대한견주관절학회 제34대 회장 취임
- [인사]일동제약그룹 정기승진인사 (4/1)
- [인사]한국산텐제약, 신임 대표이사에 김진희 대표 선임 (4/1)
- [동정]전북대병원 오영민 교수, 대한노인신경외과학회 ‘학술상’ 수상
- [동정]고대 안암병원 박민구 교수, 제43차 대한남성과학회 해외학술상 수상
- [인사]일동제약, 새 R&D 본부장 박재홍 사장 선임
- [인사]고대 안암병원 진윤태 교수, 대한소화기암연구학회 신임 이사장 취임
- [인사]연세대학교 의료원 인사(4/1)
- [인사]화순전남대병원 김인영 교수, 대한정위기능신경외과학회장 선임
- [인사]원광대병원 김정우 교수, 대한견주관절학회 제34대 회장 취임
- [인사]일동제약그룹 정기승진인사 (4/1)
- [인사]한국산텐제약, 신임 대표이사에 김진희 대표 선임 (4/1)
- [인사]일동제약, 새 R&D 본부장 박재홍 사장 선임
- [인사]고대 안암병원 진윤태 교수, 대한소화기암연구학회 신임 이사장 취임
- [인사]연세대학교 의료원 인사(4/1)
- [인사]메디톡스, 개발본부 총괄에 이태상 상무 영입
- [인사]마크로젠, 이응룡 신임 대표이사 선임…‘3인 각자대표 체제’ 출범
- [인사]우정바이오, 신임 대표이사에 문병석 콜마홀딩스 기술연구원장 선임
- [동정]울산대학교병원 박정익 교수, ‘두산연강 간담췌외과학술상’수상
- [동정]전북대병원 오영민 교수, 대한노인신경외과학회 ‘학술상’ 수상
- [동정]고대 안암병원 박민구 교수, 제43차 대한남성과학회 해외학술상 수상
- [동정]이대목동병원 정수연 교수, 대한후두음성언어의학회 ‘예송학술상’ 수상
- [동정]IVI 초대 사무총장 존 클레멘스 박사, 2026 캐나다 가드너상 수상
- [동정]고대 안암병원 정웅교 교수, 대한견·주관절의학회 최우수 학술상 수상
- [동정]고대 구로병원 이유정 교수, ‘제3회 의료진 의료기기 아이디어 쇼케이스’ 장려상 수상
- [동정]서울대병원 이은영 교수, 제30회 JW중외학술대상 수상
- [동정]메디컬에이아이, 심장학회 ‘디지털 헬스 어워드’ 신설
- [동정]한림대한강성심병원 허준 병원장, 보건복지부장관 표창 수상








